【NOW健康 陳如頤、湯名潔/台北報導】20、30歲時跑跑跳跳,如果偶爾感到膝蓋不適,多半認為是運動傷害,然而過了40歲,一旦出現膝蓋問題,譬如痠痛、卡卡的不適感、上下樓梯使不上力,許多人便會懷疑自己罹患了退化性關節炎。
台灣每6.5人 就有1人患有退化性關節炎
中壯年族群對於退化性關節炎的緊張擔憂,並非空穴來風。根據衛生福利部的估算,國內退化性關節炎盛行率約為15%,全台總計有將近350萬人受到關節退化之苦,換算起來,每6.5個人中就有1人患有退化性關節炎!再看2017年全國就醫人數排名,骨關節病症高居第16名,其中因為膝部關節炎而就醫的人數為83萬7千人,比起2016年的79萬就醫人數,增加近5萬人。另外也有報導指出,台灣每年平均約有2萬人次接受人工膝關節置換手術,並以每年增加1千餘件的速度持續增長。
退化性關節炎重症患者以65歲以上的女性居多。參照中央健保署的統計資料,2009年至2011年置換的人工膝關節共計59,386組,女性占74.55%,為50,546人,各年齡層占比依序為:65至75歲最多,占41.76%;75至85歲占35.14%;56至65歲占16.27%;86歲以上者占4.11%;55歲以下者則只占2.72%。
這項趨勢並非台灣獨有,而是全球同步:2010年美國關節炎基金會(Arthritis Foundation)發表的研究報告《Arthritis Prevalence: A Nation in Pain》明確指出,美國有2千7百萬人罹患退化性關節炎,幾乎所有超過80歲的長者都受到程度不一的影響。台灣醫學會的專題報告也點出,美國退化性關節炎盛行率隨著年齡而增加,大於65歲者的膝蓋有一半以上患有程度不等的退化,以性別來看,在45至55歲之間,男女罹病比例沒有明顯差異,但55歲之後,女性的盛行率便開始增加,明顯高於男性。世界衛生組織(WHO)亦於2010年公布相關數據:美國每年膝關節置換手術約有50萬例,中國大陸患有膝蓋退化病症者高達8千萬人。
肌力下滑到臨界點不堪負重時 疼痛就開始
「會不會罹患退化性關節炎,與年齡有絶對的關係。」三軍總醫院骨科部主治醫師花世源表示,臨床上所見患者多為勞動人口,經年累月的負重壓力集中在內側半月板,年輕時因為肌力較強,半月板磨損症狀不易顯現。但到了40、50歲後,肌力逐漸下滑,在半月板受到推擠、關節腔變得狹窄、膝蓋受力軸心偏移、骨刺增生及骨頭變形這些問題到了一個臨界點,疼痛就開始出現。患者的主訴為:膝蓋內側局部、定點的持續疼痛,伴隨有關節卡住的不適感,外觀看起來則呈O型腿。
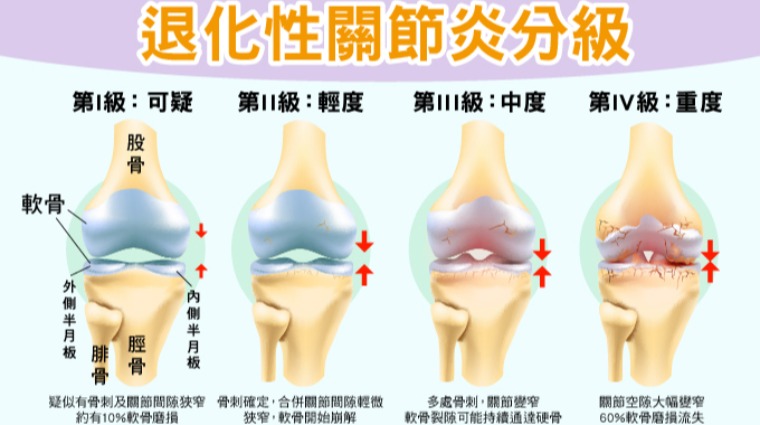
除了醫師的問診及理學診斷,X光影像亦是重要判斷依據。目前廣泛使用的K/L Grading Scale是由學者Kellgren JH和Lawrence JS於1957年提出的標準表(Radiological Assessment of Osteo-arthrosis),將關節退化劃分為0到4共5個等級:
▸第0級/正常(Normal):關節腔空間無狹窄,無骨刺增生。
▸第1級/可疑(Doubtful):疑似有骨刺及關節間隙狹窄,約有10%軟骨磨損。
▸第2級/輕度(Mild):骨刺確定,合併關節間隙輕微狹窄,軟骨開始崩解。
▸第3級/中度(Moderate):多處骨刺,關節變窄,軟骨裂隙可能持續通達硬骨。
▸第4級/重度(Severe):關節空隙大幅變窄,60%軟骨磨損流失。
值得一提的是,一般人認知的退化性關節炎多指軟骨的退化,由於軟骨沒有神經,在尚未嚴重到使硬骨相磨前,不見得有疼痛感,但退化性關節炎的病灶範圍不侷限於軟骨,其他軟組織的退化,可能才是疼痛主因,需要醫師精確的診斷。
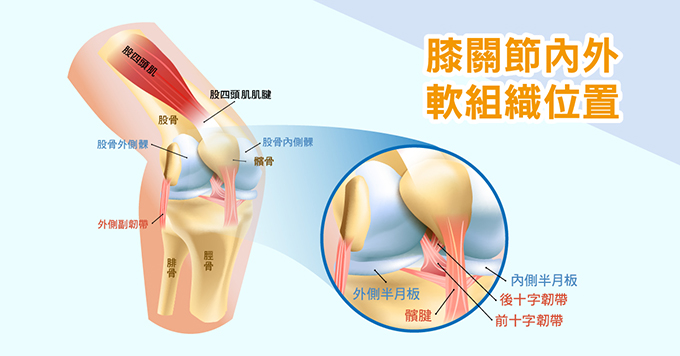
▲退化性關節炎的病灶範圍不侷限於軟骨,其他軟組織的退化,可能才是疼痛主因。(圖/健康傳媒製作)
高位脛骨截骨手術 保住膝蓋
當退化性關節炎所造成的疼痛嚴重影響生活品質,目前主流處置方式為人工膝關節置換術。
人工膝關節主要由股骨組件、髕骨組件、脛骨組件、關節墊片等部分組成,手術須完全切除膝關節軟骨、半月板與相關韌帶,以骨水泥將金屬材質的組件黏附固定於骨頭上。若置換成功人工膝關節可望使用10至15年。
此項手術的缺點是必須大量切除關節軟組織,也必然造成關節周邊骨質溶解、流失,經長久使用後,人工關節也可能產生鬆脫、墊片磨損等問題,日後若需要2次手術,勢必要挖除更多骨質,困難度大幅提升。
鑑於人工膝關節置換術的傷害程度與不可回復性,醫界現在傾向保留原生膝蓋,發展出所謂的「保膝手術」,即高位脛骨截骨手術。
由於退化性關節炎發生的根本原因,在於內側關節面受壓變形、產生疼痛,如果能矯正「膝關節力學軸」,相磨的內側軟骨就能被拉開。高位脛骨截骨手術便是依據這個概念於1958年萌芽,隨著3D列印技術、固定骨材進步,開始受到矚目。
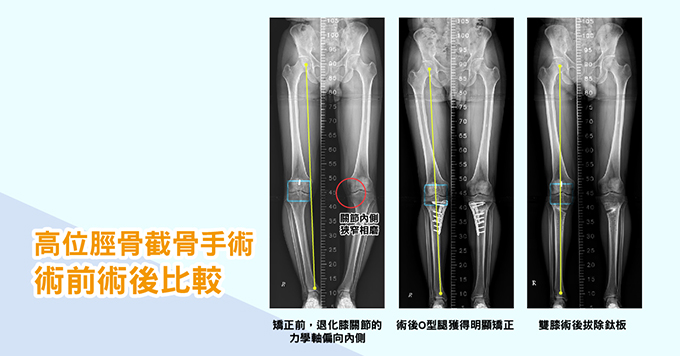
▲高位脛骨截骨手術,術前術後比較,術後型腿獲得明顯矯正。(圖/健康傳媒製作)
手術方式是從脛骨高位內側截取一段骨頭,再以鈦板沿切口往外撐開,使得腓骨與股骨最末端2側的髁關節面連線成93度,如此關節內外受力平衡,術後O型腿獲得明顯矯正。
「就像把房子的樑柱扶正,軟骨不再相磨,很多患者術後下床走路,立刻感到疼痛解除了。」花世源說道。迄今他已成功進行上千例高位脛骨截骨手術,幫助病患改善生活品質。
保守治療多管齊下 逆轉輕度退化
過去醫界認為,退化性關節炎只會一直惡化,但最新研究發現,軟骨其實有再生能力,關鍵是如何讓再生大於磨損,才能扼止進程,這時保守治療就有它的必要,除了可以緩解症狀,更能創造身體自癒的環境。退化性關節的保守治療,包括:藥物治療、生活習慣指導、肌力訓練運動治療、注射治療等。
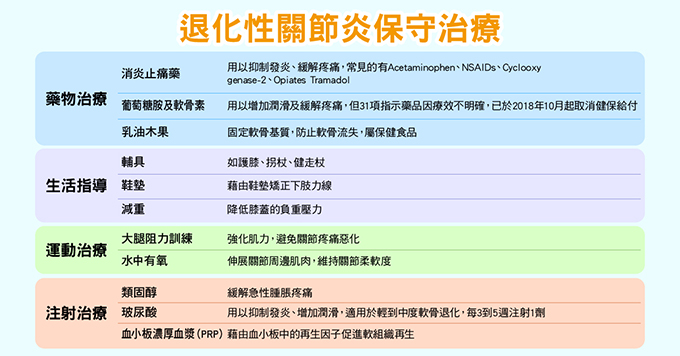
▲退化性關節的保守治療,包括:藥物治療、生活習慣指導、肌力訓練運動治療、注射治療等。(圖/健康傳媒製作)
花世源表示,「減輕壓力」、「增加肌力」是不二法則,因此注意姿勢,少蹲少跪及減重,是最基本也最積極的作為,股四頭肌訓練則是最有效的保養,關節周邊的肌力維持住了,軟骨的退化就此打住,就能遠離需要開刀的命運。