【NOW健康 楊芷晴/桃園報導】年僅29歲的家豪有800度高度近視,最近眼前經常出現飛蚊和白色小光點,原以為只是太過疲勞不以為意,沒想到幾天後視線側邊突然有陰影和模糊出現,於是趕緊前往眼科診所檢查,才發現原來視網膜已出現裂孔,幸好還能以雷射補救。眼科醫師朱智盟就呼籲,民眾應定期檢查視網膜的健康,以免發生視網膜剝離,嚴重者可能造成失明。
視網膜剝離發生機率比想像中更常見 高度近視是高危險族群
朱智盟表示,一般人能看得見影像和色彩是因光線通過水晶體後,聚焦在視網膜上,感光細胞接收到光線後,再由神經傳導到大腦以產生影像。正常情況下,視網膜感光細胞與它的色素上皮緊密接合,包住眼睛的玻璃液體;但當視網膜產生裂孔,玻璃液體就會沿著裂孔滲入兩層之間,造成感光細胞無法接收到營養來源而漸漸失去功能,此時如果不及時手術治療,將玻璃的視網膜貼回原位,感光細胞就會死亡而導致失明。
視網膜剝離發生機率比想像中更常見!根據臨床數據顯示,600度以上高度近視族群、患有閃光突發性飛蚊症、糖尿病患者、家族曾有人罹患視網膜剝離者,就有較高機率會發生視網膜剝離,尤其台灣高度近視人口眾多,相較於歐美國家的罹患風險更高。
朱智盟指出,視網膜剝離都是突然發生,初期徵兆會有飛蚊症、視線中有閃光或周邊視野缺損,然而一旦發生視網膜剝離眼睛就非常危險了。因此,最好的預防方法是保持適當的用眼習慣,視網膜剝離的高危險群,特別是高度近視族群,應盡量每3個月由專業眼科醫師檢查視網膜健康。
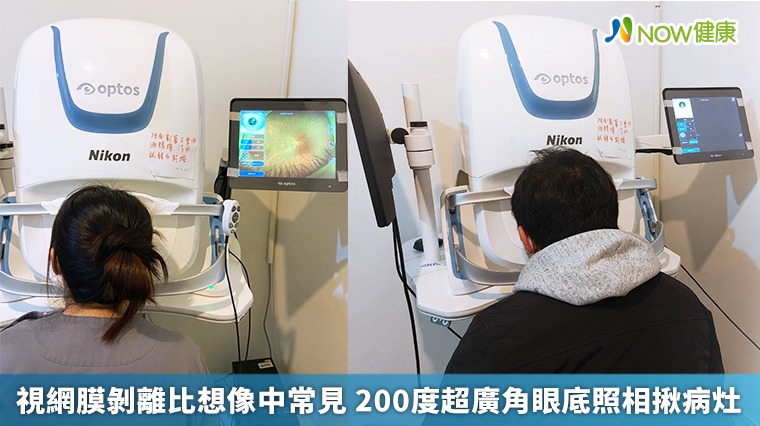
200度超廣角眼底照相機 再小的視網膜裂孔都能揪出來
朱智盟進一步說明,傳統視網膜檢查是先點散瞳劑,等待30至60分鐘讓患者的瞳孔放大後,再由醫師以眼底鏡進行人工檢查,但此法不僅等待時間久,檢查後還會有畏光問題,需待6小時左右才能恢復,且過小的裂孔難以被發現;後來有了90度廣角眼底攝影,不過可檢查的範圍仍有限制。
隨著科技進步,目前已有200度超廣角眼底照相機(Nikon Optos Monaco),不需要點散瞳劑即可檢查,過程只需30秒,且內建SL-OCT(雷射掃描式視網膜光學掃描儀),由7萬條紅綠光雷射掃描後,透視放大,並透過電腦精準計算眼睛是否有病變、視網膜是否有裂孔,再小的裂孔都能揪出來,而且是在門診就可以做的快速視網膜健檢。
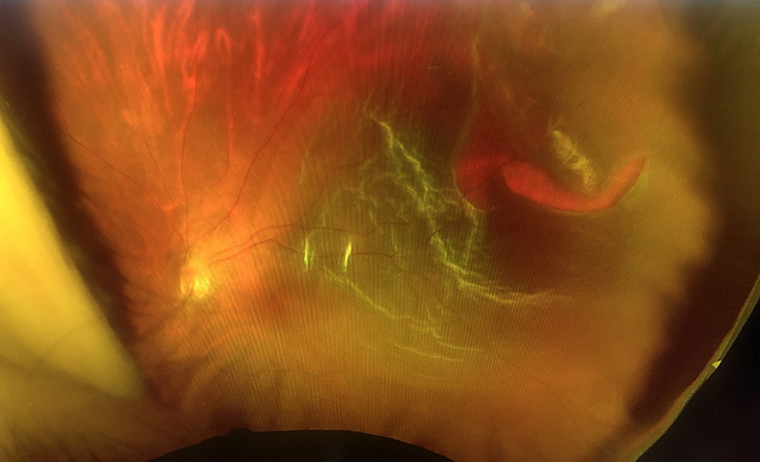
▲在200度超廣角眼底照相機底下的視網膜剝離影像。(圖/朱智盟醫師提供)
不過由於Optos價位高,全台少有眼科診所引進此儀器,朱智盟提到,為了幫助民眾建立起定期檢查眼睛的觀念,目前診所開放民眾免費以超廣角眼底照相機檢測。一旦檢查發現視網膜有裂孔,能立即安排雷射,以Argon 導航雷射修補視網膜。最後呼籲高度近視族群務必養成3個月定期檢查的習慣,避免突然發生視網膜剝離,甚至釀成失明的悲劇。