數十年來,生殖「專家們」常說:「做人不是0分,就是100分」,「著床期急救」誕生後,「三代試管普拉斯」可逆轉「被0分」的宿命,當我們重新定義放榜日,「0分與100分的距離」縮短到難以想像!

親愛的!她把我們的胚胎救回來了!她是誰?
落榜貴,重來更貴!植後不理,苦等「14天」放榜是對的嗎?
 「等待期」能做什麼努力?我不信死而復生,但「瀕死復活」絕對有可能,病危被送至急診,經急救成功後進加護病房(ICU)積極治療,直到生命跡象回穩再入普通病房,這是救命的完美路徑,為何試管做人四十幾年遲遲不見「著床期急救」與「生殖ICU」?
「等待期」能做什麼努力?我不信死而復生,但「瀕死復活」絕對有可能,病危被送至急診,經急救成功後進加護病房(ICU)積極治療,直到生命跡象回穩再入普通病房,這是救命的完美路徑,為何試管做人四十幾年遲遲不見「著床期急救」與「生殖ICU」?
哪些試管媽咪適合「著床期急救」? 送子鳥2008年在台灣首推三代試管嬰兒,當時的技術平台是aCGH,無法精準偵測鑲嵌型胚胎(流產率高),而且檢體要直送美國既麻煩又耗時,直到2015年引進次世代定序PGT-A且自設實驗室,並於2016年導入著床窗期診斷(ERA),「三代試管普拉斯」正式誕生,然而做人再怎麼精準到位,懷孕率也就80%左右,且其中有10~15%是「淺著床」(生化懷孕),這群「哭笑不得」者究竟發生了什麼事?
沒錯!三代試管普拉斯且「淺著床」者最適合「著床期急救」,2021年初「勇氣媽咪」趙小僑以「三代試管普拉斯」做人成功,不幸於懷孕十六週意外胎停,當下我們就立志不再讓此事發生,2022年初開始嘗試挽救「著床期瀕死胚胎」,至今小有成績,以下分享最近三例成功與一例意外個案,陪您一起探索「淺著床的秘密」。

 個案一 (822*2)
個案一 (822*2)
假設情境 1:各生殖中心

不到35歲的她這次是第三次精準植入(ERA108),假如第7天未提早驗孕,第14天放榜應該是「生化懷孕」而且原因不明,潸然淚下離開診間後,「生化懷孕」的謎如何解?生化懷孕就是驗孕試紙顯示「若有似無」的第二條線,驗血通常懷孕指標略高於0.1,也就是俗稱的「淺著床」。
「書上有寫的會,沒寫的不會」謂之專家,「生殖專家們」這時候會說:停藥,下次再努力吧!
假設情境 2:送子鳥2021
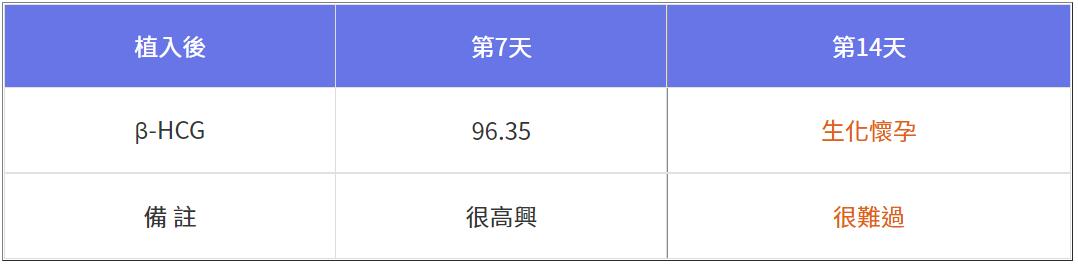
 有別於前兩次落榜原因不明,這次特別提早一週放榜,第7天懷孕指標值得高興,恭喜客戶並請她一週後正式放榜,結果是「很難過」,因為等待期「什麼都沒做」,盲目的以為第二週會一如預期。
有別於前兩次落榜原因不明,這次特別提早一週放榜,第7天懷孕指標值得高興,恭喜客戶並請她一週後正式放榜,結果是「很難過」,因為等待期「什麼都沒做」,盲目的以為第二週會一如預期。
實境 1:送子鳥2022
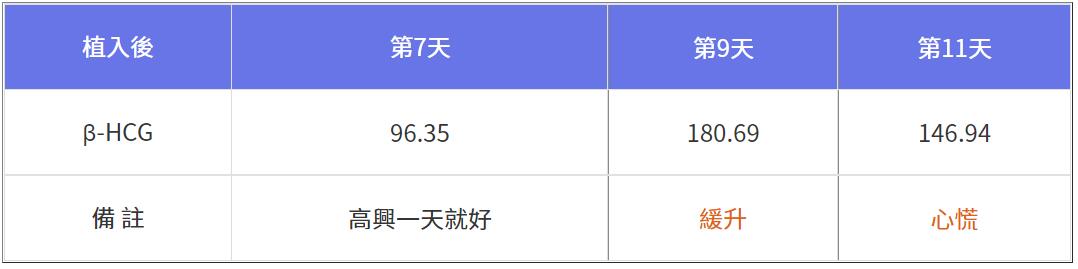
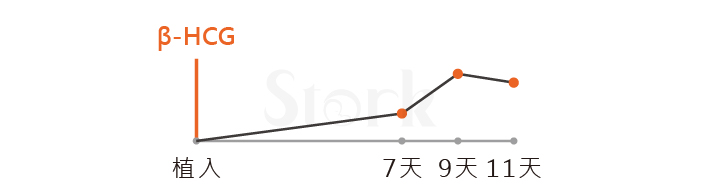 假如好奇心多一點,每隔兩天回診追蹤懷孕指標,第9天發現爬升無力,第11天再驗一次,赫然發現數值已降,心慌之餘來得及救嗎?客戶當天因故無法回診,隔天一早回診欲打「生物製劑」急救前再驗「數值更低」,即將流產救不救?
假如好奇心多一點,每隔兩天回診追蹤懷孕指標,第9天發現爬升無力,第11天再驗一次,赫然發現數值已降,心慌之餘來得及救嗎?客戶當天因故無法回診,隔天一早回診欲打「生物製劑」急救前再驗「數值更低」,即將流產救不救?
實境 2:著床期急救
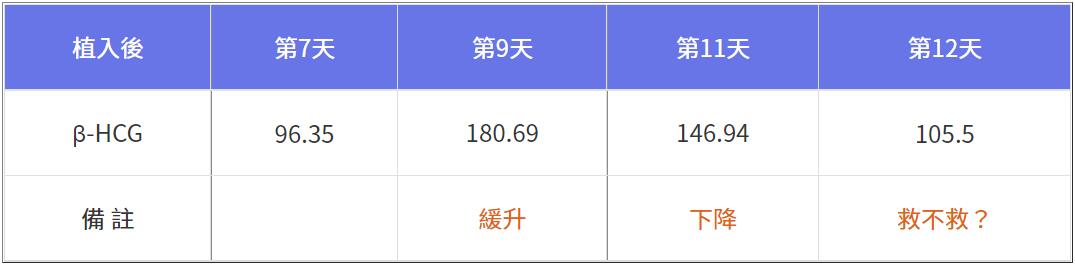
當下客戶決定要救,於是立刻打了一劑「生物製劑」(單株抗體)與「抗凝血劑」,隔天起持續追蹤懷孕指標,從止穩開始緩慢回升,這代表胚胎沒死,而且逐漸恢復生命跡象,然而真正的挑戰是再過三週能否出現胎心跳?有胎心跳才算「急救成功」。
實境 3:生殖ICU
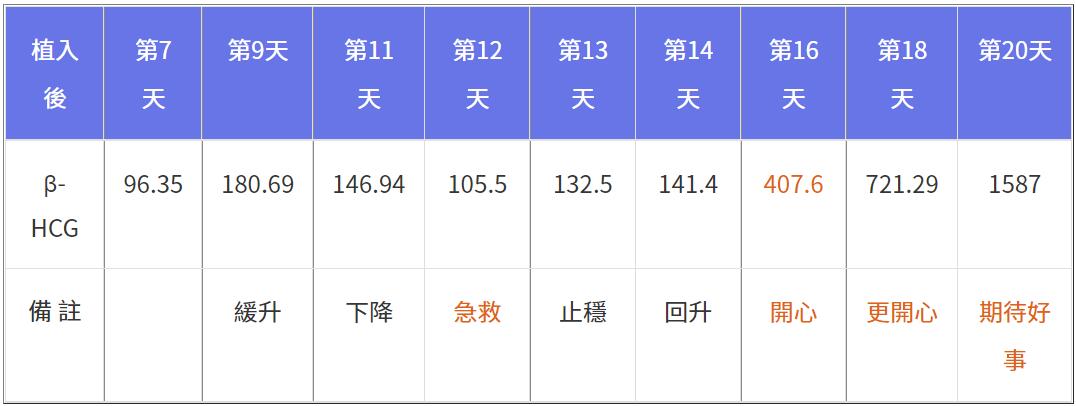
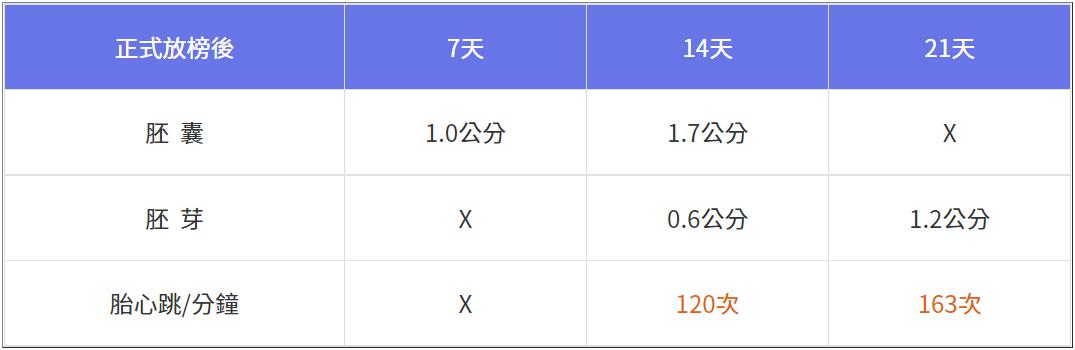
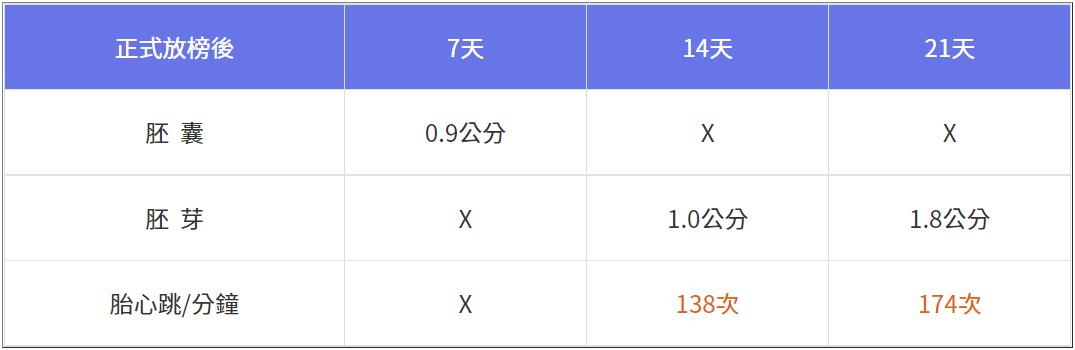
 直到第20天,「認真工作」的夥伴們開始期待胎心跳,每週用超音波觀察,囊胚如期於「放榜後」第一週出現,第二週出現卵黃囊與胚芽,第三週出現胎心跳,可惜速度稍慢,通常這時期是每分鐘160~180次,低於135可能快掛了,關鍵時刻該如何陪伴?
直到第20天,「認真工作」的夥伴們開始期待胎心跳,每週用超音波觀察,囊胚如期於「放榜後」第一週出現,第二週出現卵黃囊與胚芽,第三週出現胎心跳,可惜速度稍慢,通常這時期是每分鐘160~180次,低於135可能快掛了,關鍵時刻該如何陪伴?
實境 4:再急救
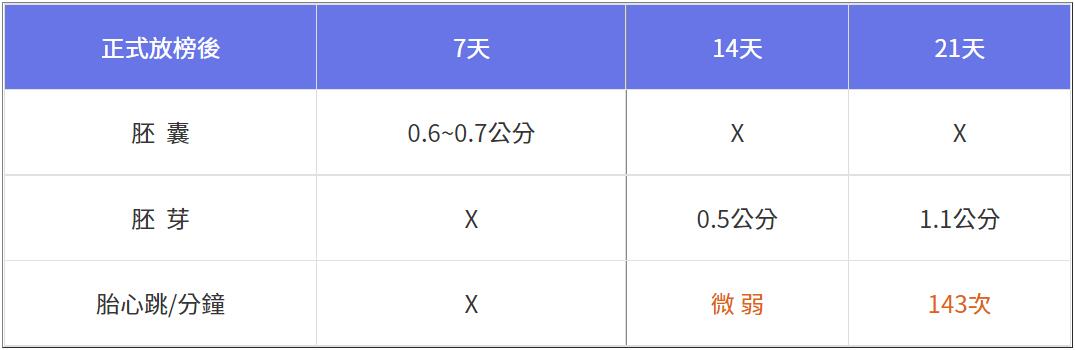 拉他一把!此刻免疫球蛋白(IVIG)是最佳良藥,以她的體重估算要打15瓶才有效,第22天早上先打八瓶,另7瓶隔天欲打前胎心跳已升至每分鐘159次,算是急救成功。
拉他一把!此刻免疫球蛋白(IVIG)是最佳良藥,以她的體重估算要打15瓶才有效,第22天早上先打八瓶,另7瓶隔天欲打前胎心跳已升至每分鐘159次,算是急救成功。
實境 5:瀕死復活

學到什麼?
1. 在對的時間植入染色體正常的好胚胎沒成,通常是免疫攻擊或血栓。
2. 植入前給予「生物製劑」與「抗凝血劑」,可創造友善的著床環境,對懷孕是加分的。
3. 植入前未給藥,第7天提早驗孕且每隔1~2天監控懷孕指標,若上升速度變慢,「24~48小時」內急救有機會「瀕死復活」,此時期的兇手以血栓或腫瘤壞死因子居多。
4. 正式放榜後三週胎心跳過慢,打免疫球蛋白急救是有效的,但須留意「雌激素與黃體素」是否「驟降」,最好持續補充「大量雌激素與黃體素」1~2週。
5. 此個案三次植入都在南部完成,我們於「三植」後第七天介入急救。
 個案二(588*0)
個案二(588*0)
四十九歲的她自卵植入六次,一次萎縮性囊胚「不知死因」,來診目的是借卵做人,第一次植入依然是萎縮性囊胚,來不及做流產手術與染色體分析,某天半夜大出血排出囊胚,這次是第二次植入,第6天提早驗孕數值17.19,隔天再驗18.69,「上升無力」代表囊胚在子宮內「活得不好」需要陪伴,問題是各項免疫指標都正常,除了植入當天血栓值0.58略高且早已每天打抗凝血劑,血栓指標Dd也已降至小於0.55,不知從何下手急救?
實境 1:生殖ICU
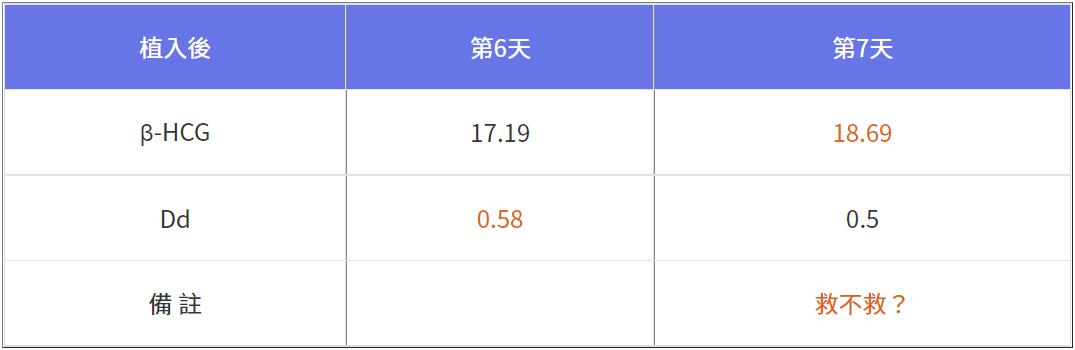
 看得見的數值僅Dd值降得不夠低,會是子宮「血流不暢」導致著床受挫嗎?改用肝素且給予更高劑量是否可逆轉?第7天起改每天打三劑肝素,據說肝素很痛且易瘀青,一天三次怎麼下得了手,怕!怕!怕!
看得見的數值僅Dd值降得不夠低,會是子宮「血流不暢」導致著床受挫嗎?改用肝素且給予更高劑量是否可逆轉?第7天起改每天打三劑肝素,據說肝素很痛且易瘀青,一天三次怎麼下得了手,怕!怕!怕!
實境 2:著床期急救
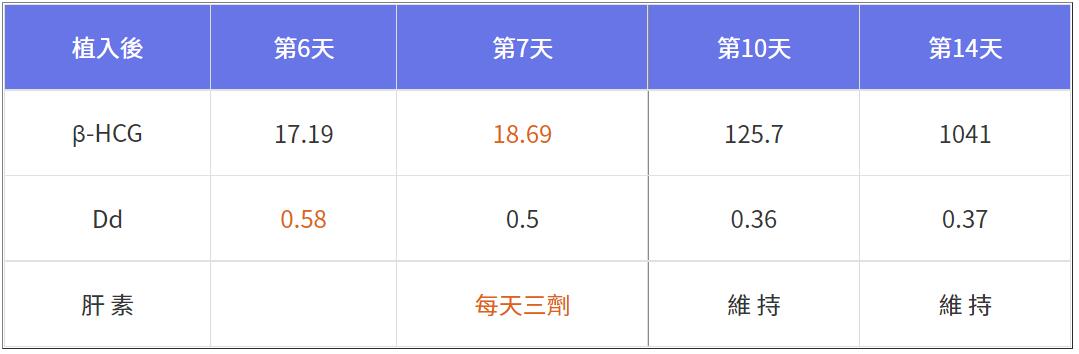
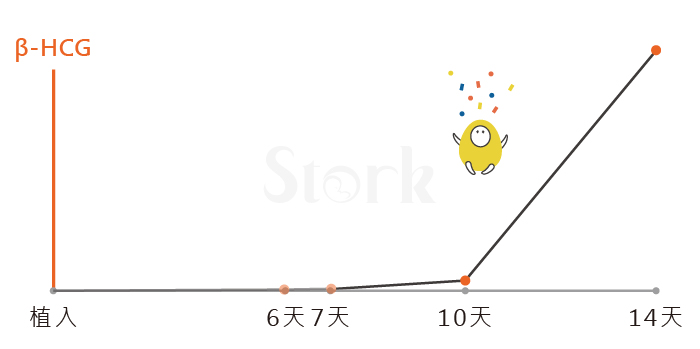 從第14天懷孕數值1041回頭看,第7天當機立斷調整抗凝血劑是對的,若當下未做任何急救,第14天放榜懷孕數值極可能小於0.1,而且一頭霧水不知道為何落榜?這時候「專家們」會說是「機率」,後續的挑戰是胎心跳,有胎心跳才算「急救成功」。
從第14天懷孕數值1041回頭看,第7天當機立斷調整抗凝血劑是對的,若當下未做任何急救,第14天放榜懷孕數值極可能小於0.1,而且一頭霧水不知道為何落榜?這時候「專家們」會說是「機率」,後續的挑戰是胎心跳,有胎心跳才算「急救成功」。
實境 3:瀕死復活
學到什麼?
1. 血栓指標「參考值」未必適用每位個案,因為生物體的「多樣性」,不是每位客戶都能套公式,就像「個案一」的腫瘤壞死因子(TNFα)只比參考值「略高」就足以讓胚胎致命。
2. 當各項「高階免疫指標」都正常時,不明原因落榜或流產,改善子宮「微循環」可提升懷孕率。
3. 打抗凝血劑出血未必是過量,有時剛好相反,例如她的「一植」。
 個案三(702*9)
個案三(702*9)
三十歲的她,嘗試懷孕四年找不到原因,最慘的是在本院植入「三代試管普拉斯」成績如下,前兩次植入只給抗凝血劑兩天一次,落榜後轉給免疫科接手,花錢打「免疫球蛋白」與「復邁」,同時將抗凝血針改為肝素早晚一次,但還是「淺著床」,怪!為何免疫藥到「三階」無效?「專家們」這時候會說:IVIG無效。
實境 1:做人史
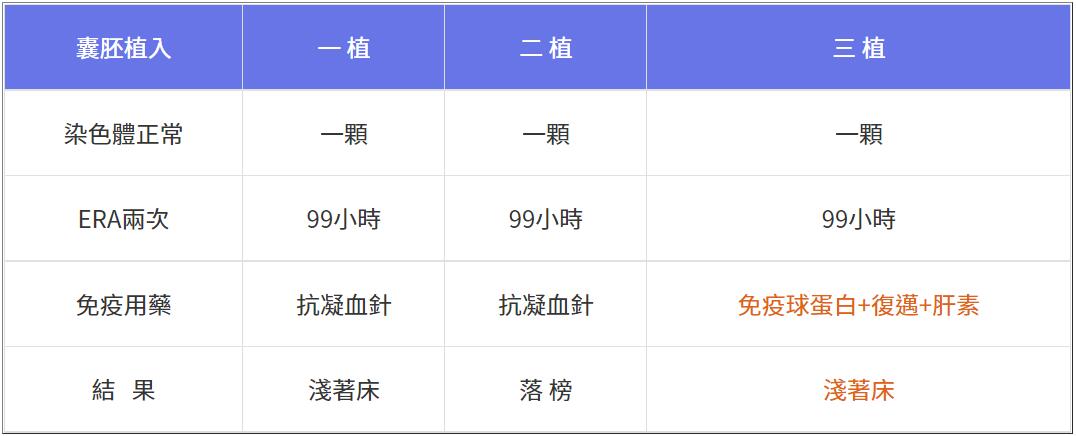
幸好「三植」有搭配「動態三採」,得知個案對「復邁」效果不佳,其他免疫指標未明顯異常,下次換廠牌再試看看,或許未必要打昂貴的免疫球蛋白也行,所幸她還有11顆BC級未切片胚胎可用。
實境 2:生殖ICU
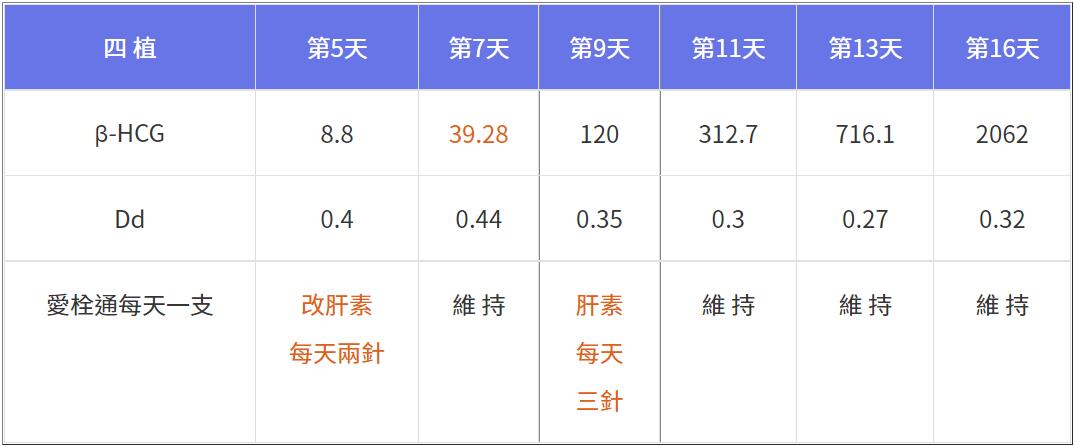
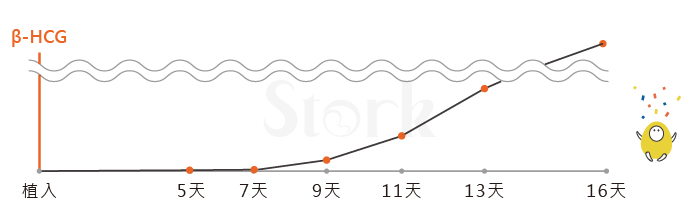
四植兩顆「BC級」不適合切片的囊胚,這就是「網路世界」被汙名化的囊胚,因為生殖「專家們」只會看外表,落榜當下「隨便掰」個理由應付,從上表可見血栓指標一路都正常(< 0.55),從第五天懷孕數值8.8看簡直「快掛了」,當天立即將愛栓通改為「肝素早晚一次」,兩天後效果立竿見影,懷孕數值快速上升至39.28,第9天再上調為「每天三次」,爬升速度更快且穩,「正式放榜」後三週強有力的胎心跳如期出現。
實境 3:瀕死復活
學到什麼?
1. 外表(頭銜)掛帥:網路世界充滿「錯假」訊息,「普羅大眾」信以為真也就算了,有時連「頂大教授」都盲從,落榜時不願面對自身潛在的免疫排斥或血栓,「未審先判」直接怪罪「胚胎不佳」,大悲!書包!此案例與藝人顏嘉樂四十七歲自卵做人,生下一對可愛龍鳳胎一樣,成功受孕的都是「被瞧不起」的BC級囊胚,前三次落榜幕後真兇是「血栓」與「腫瘤壞死因子」。
2. 有時免疫科醫師也會誤判,例如「三植」。
3. 血栓指標Dd「不夠低」可能會做怪。
4. 每種藥物都有「少數人」療效不佳,不試不知!她「三植」淺著床但有收穫,至少得知「四植」該換藥。
5. 「認真工作」者「以客為師」,有別於專家們「以書為師」,前者能「看見看不見的」秘密,透過試驗想方設法讓世界更美好,後者「書上沒寫的慌」,只好「從眾」。
 個案四(718*8)
個案四(718*8)
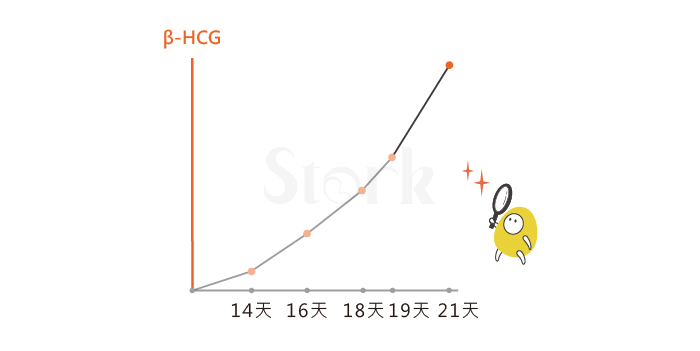
她才三十二歲,嘗試懷孕五年不成,「一植」精準植入(ERA143)一顆未切片落榜,免疫用藥只打抗凝血針,落榜後服用「必賴克廔」三個月,「二植」兩顆未切片,因年輕且努力五年不成,所以特別於植入後七天開始,到「生殖ICU」監控懷孕數值,前兩週上升速度還可以,第16-18天爬升無力,第19 天簡直快掛了,兇手是誰?
實境 1:生殖ICU
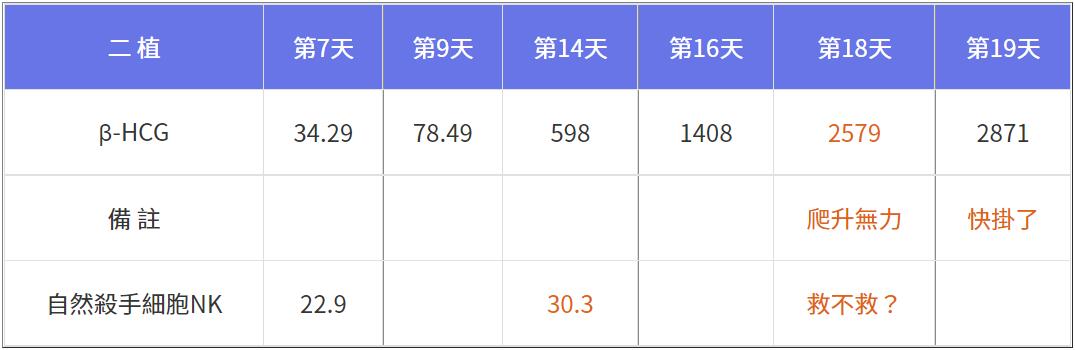
 「高階免疫指標」檢測大約要「等1~2週」才出報告,這期間若未即時救治通常是掛了,她第18天才看見第14天的報告,得知兇手是NK似乎遲了點,對付NK要打昂貴的「免疫球蛋白」,而她這次植入兩顆囊胚都是「被嫌棄」的AC與BC-級,救與不救陷入兩難,但「大數據」顯示這年紀,兩顆囊胚至少一顆是染色體正常的,理應值得拚看看,救不救交給客戶自決,因為要花大錢。
「高階免疫指標」檢測大約要「等1~2週」才出報告,這期間若未即時救治通常是掛了,她第18天才看見第14天的報告,得知兇手是NK似乎遲了點,對付NK要打昂貴的「免疫球蛋白」,而她這次植入兩顆囊胚都是「被嫌棄」的AC與BC-級,救與不救陷入兩難,但「大數據」顯示這年紀,兩顆囊胚至少一顆是染色體正常的,理應值得拚看看,救不救交給客戶自決,因為要花大錢。
實境 2:著床期急救
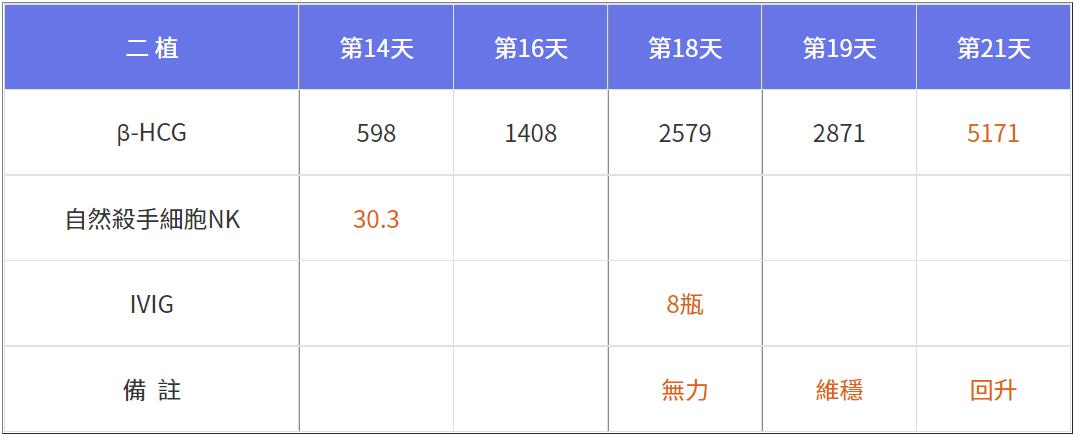
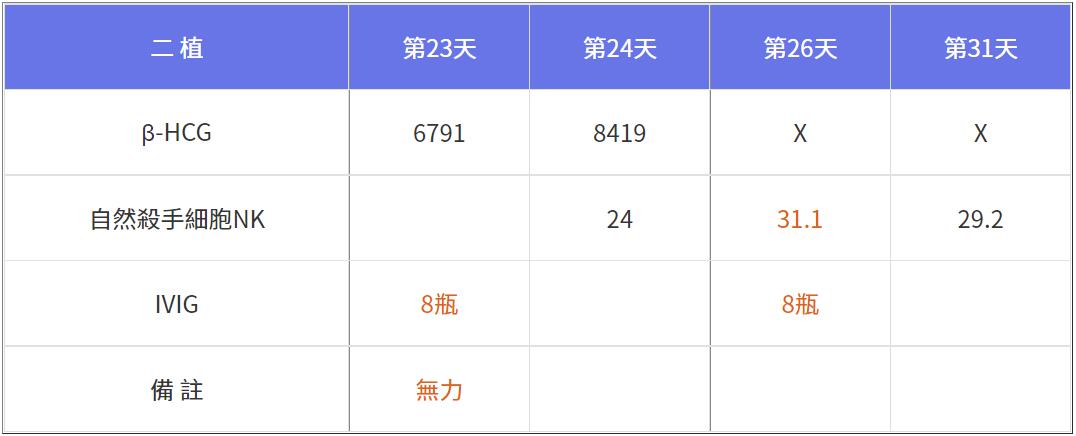
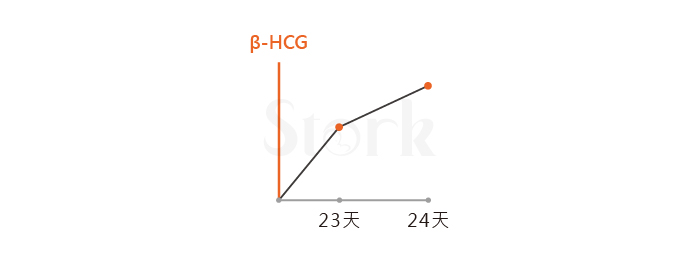
 因為沒把握能否救回來,我建議客戶先打八瓶IVIG,觀察幾天若懷孕數值持續上升再補打另外一半,結果是打完隔天(第19天)維穩不跌,再過兩天(第21天)則快速爬升如上,第23天又爬升無力,當天趕緊追加八瓶,隔天懷孕數值持續上升,三天後再打八瓶如下。
因為沒把握能否救回來,我建議客戶先打八瓶IVIG,觀察幾天若懷孕數值持續上升再補打另外一半,結果是打完隔天(第19天)維穩不跌,再過兩天(第21天)則快速爬升如上,第23天又爬升無力,當天趕緊追加八瓶,隔天懷孕數值持續上升,三天後再打八瓶如下。
實境 3:再急救
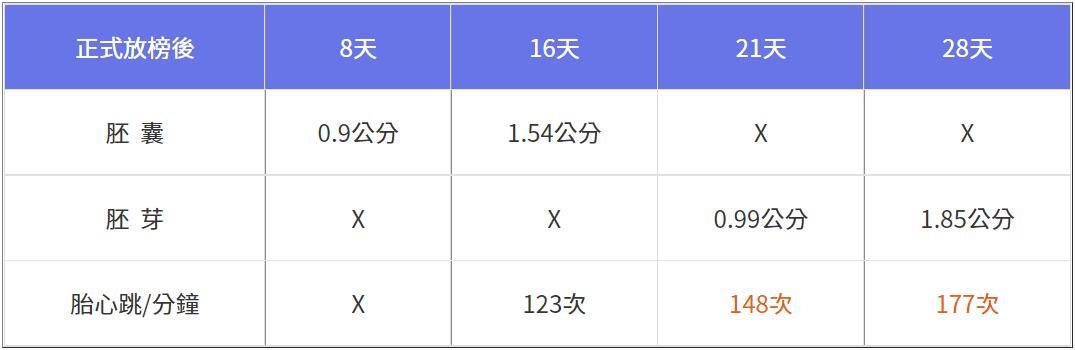
正式放榜後8天用超音波監控胚囊發育,胚芽與胎心跳如期於放榜後21天出現,可惜胎心跳稍慢,持續觀察至第28天,發育速度與胎心跳總算恢復正常如下,至此算是救援成功。
實境 4:瀕死復活
「意外」總在樂觀過後,她持續產檢至懷孕十一週都正常,邁入「第十二週」即將畢業的週末,吃冰後「嘔吐十幾次且微燒」,兩天後產檢發現胎停,安排手術流產同時做子宮頸細菌培養與絨毛膜採樣,結果顯示子宮頸有「金黃葡萄球菌感染」,胚胎染色體則是正常男嬰(46XY),是否與食物中毒有關不得而知,但可以確定的是子宮頸有發炎,可惜!
學到什麼?
1. 別以為平安渡過植入後「第一週」與「第二週」就高枕無憂,壞蛋也會在「正式放榜」到看「胎心跳」這三週出沒。
2. IVIG標準打法是植入前2~3天打,急救則以「高劑量連打兩天」效果最佳。
3. 領畢業證書前狀況多,生活起居要多留意。
 結論
結論
數十年來,生殖「專家們」常說:「做人不是0分,就是100分」,「著床期急救」誕生後,「三代試管普拉斯」可逆轉「被0分」的宿命,當我們重新定義放榜日,「0分與100分的距離」縮短到難以想像!
「救」與「不救」無關專業,而是面對「生命」的態度,團隊靈魂是否真心要「創造感動」,讓珍貴囊胚在子宮內平安孕育成健康寶貝,來與媽咪相見!
#賴興華醫師送子線上 #重複植入失敗 #重複植入失敗特診 #試管嬰兒 #三代試管嬰兒普拉斯 #IVF #精選文章 #反覆流產 #RIF文章
*醫療行為需與醫師討論進行,本篇文章僅反映當時治療狀況與建議

1. 三代試管普拉斯,哪些情況適合「著床期急救」(IBR:Implanted-Blastocyst Rescue)?
1.1 植入前未打任何生物製劑,植入後第7~11天懷孕指標(β-HCG)上升速度不如預期,可即刻給予「生物製劑」與「抗凝血劑」。
1.2 植入前打「生物製劑A」,植入後第7~11天懷孕指標(β-HCG)上升速度不符預期,第二劑可改打「生物製劑B」,理由是不同藥廠製造之生物製劑會有20~30%客戶療效不佳。
1.3 植入當天開始打「抗凝血劑」,第7~11天β-HCG爬升速度不符預期,可改打「高劑量肝素」並設法將血栓指標控制在「極低」數值。
1.4 植入後14天正式放榜,再過21天胎心跳微弱,每分鐘僅135次左右甚或更低,且「自然殺手細胞」大於20者,緊急打「高劑量免疫球蛋白」,陷阱是「雌激素與黃體素」有可能驟降而流產,故需同步補充大量雌激素與施打黃體油針。
1.5 植入後B細胞飆升,尚無法積極救治,調升口服類固醇劑量並持續至懷孕12週為可行方式。
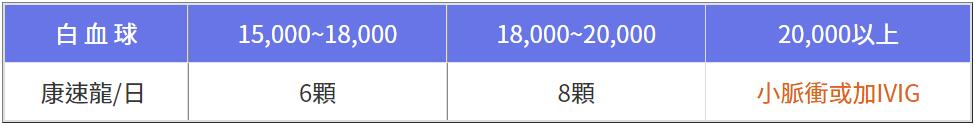
2. 植入前白血球通常6,000~9,000,一般孕媽咪為11,000~13,000,若異常飆升如何急救?
3. 醫學研討會中「專家們」或網友常討論「切片做PGS懷孕率是否會提升?」,更常激辯「內膜窗口檢測ERA能否提升懷孕率?」,這些都是典型的「假議題」,真正「動機」不明,但可以確定的是「有知識無常識」,理由很簡單這兩項技術都是「基因檢測」,也就是「精準醫學」的一環,抗拒者犯了「邏輯上的錯誤」。
4. 設計「植入方程式」比「誰植入?」更重要,落榜千萬別怪「代植」者,該問的是「誰殺了我的小孩?」,就好像把沒成「隨便歸罪」於「內膜太薄」一樣,在送子鳥無數案例證明內膜不是主要關鍵,有史以來最薄的彭小姐(658*0),植入當天也才0.44公分都能平安產子(2022.11.6),真相在於「是否認真檢討落榜原因?」
5. 送子鳥的免疫媽咪們,懷孕12~14週會領到一份畢業證書,離巢後「意外胎停」案例極少,目前每年約莫1-2例(例如趙小僑),換言之,畢業代表可安心期待寶貝來相見。
6. 特別聲明:「生殖ICU」與「著床期急救」需先組建以下「專業團隊」
6.1 經驗豐富的「生殖免疫醫師」與「免疫生殖醫師」
6.2 經驗豐富的「三代試管普拉斯」實驗室團隊
6.3 精準「高階免疫檢測」的外部團隊
6.4 「即時出報告」的生化實驗室
6.5 本文為送子鳥2008至2022年從事「生殖免疫」之臨床實證分享,截至2022.11.27全球尚無「著床期急救(Implanted-Blastocyst Rescue)」相關論述被發表,歡迎引用但請「註明出處」。
